Ученые доказали, что малые дозы антибиотиков, не влияющие на рост и развитие туберкулезных микобактерий, способны вызвать у них лекарственную устойчивость. При этом механизм ее формирования отличается от классического, когда возникают мутации в ДНК: воздействие лекарств запускает активность специфических генов, не меняя их структуры, но уже этого достаточно, чтобы получился суперпатоген. Знания о происхождении лекарственной устойчивости могут помочь в разработке новых методов борьбы с болезнетворными бактериями. Результаты исследования, поддержанного Российским научным фондом, опубликованы в журнале Biology.
Туберкулез входит в топ-10 причин смерти во всем мире, а возбудитель этого заболевания — микроорганизм Mycobacterium tuberculosis — обнаруживается примерно у четверти населения земного шара, хотя и в «спящей форме». Если организм ослаблен, например иммунным заболеванием, то туберкулез может перейти в активную стадию, очень опасную без надлежащего лечения.
Равно как и с другими патогенными микроорганизмами, в случае туберкулезных микобактерий имеет место лекарственная резистентность, то есть невосприимчивость к одному или даже нескольким препаратам. Представители рода Mycobacterium обладают большим запасом генов, участвующих в появлении устойчивости, — резистомом. Основной ген-регулятор резистома whiB7 может обеспечить достаточно высокий уровень сопротивляемости к противомикробным препаратам независимо от механизма его действия.
Исследователи из Института экологии Российского университета дружбы народов (Москва), Института общей генетики имени Н. И. Вавилова (Москва) и Башкирского государственного аграрного университета (Уфа) изучили влияние малых доз антибиотиков на формирование лекарственной устойчивости у микобактерий. В исследовании были задействованы непатогенные родственники возбудителя туберкулеза M. smegmatis mc2 155. Генетически они очень близки, однако у исследуемого штамма примерно вдвое больше генов, ответственных за нейтрализацию различных лекарственных средств.
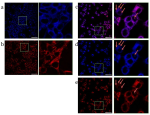
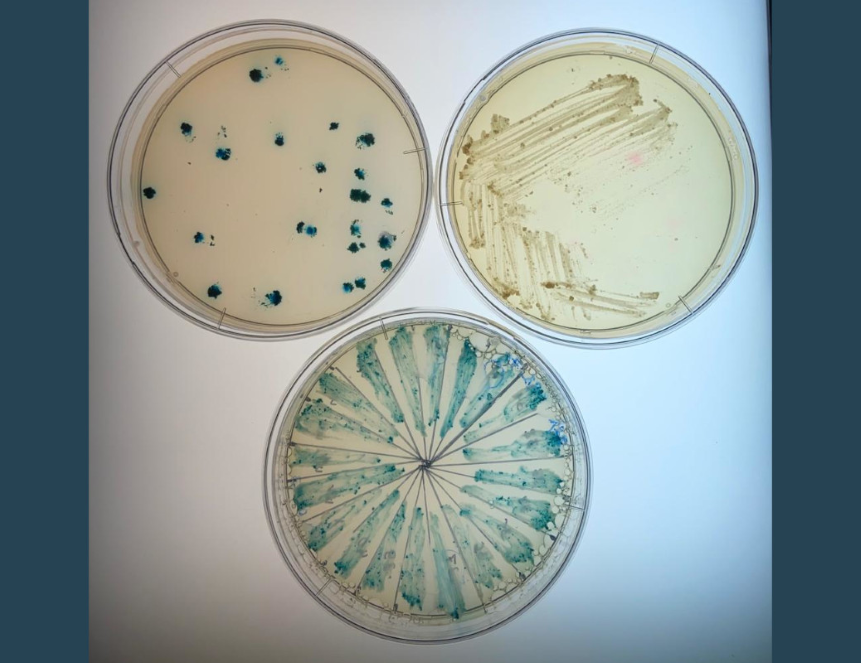
Для проведения эксперимента были отобраны ключевые препараты противотуберкулезной терапии, отличающиеся друг от друга по химическому строению и механизму действия: канамицин, стрептомицин, офлоксацин и тетрациклин. Это было нужно для того, чтобы избежать так называемой перекрестной устойчивости, когда из-за схожего механизма воздействия может появиться устойчивость к тем препаратам, с которыми патоген еще не встречался. Чувствительность к антибиотику оценивали при помощи бумажных дисков, пропитанных растворами антибиотиков с разной концентрацией. Их клали в чашки с питательной средой и культурами микобактерий и наблюдали, смогут ли микроорганизмы выжить вокруг диска. M. smegmatis выращивали на питательной среде, добавляя разные дозы препаратов, затем сравнивали их рост с контрольным образцом без антибиотика. Авторы экспериментально выяснили, какие дозы антибиотиков не подавляют рост микобактерий, культивировали их при таких условиях, а потом проверили активность резистома.
Исследователи наблюдали значительное увеличение активности основного гена-регулятора устойчивости whiB7 под действием канамицина и офлоксацина; однако офлоксацин параллельно подавлял активность как минимум шести генов-регуляторов, а значит, он может провоцировать устойчивость только через активацию whiB7. Стрептомицин не проявлял какого-либо влияния на активность этих генов, но оказался «прививкой» к одному из наиболее используемых препаратов противотуберкулезной терапии — рифампицину. Канамицин повышал активность нескольких генов-регуляторов лекарственной устойчивости, а значит, его воздействие приводит к повышению сопротивляемости. При контакте с тетрациклином повышалась активность всех исследуемых генов, поэтому формировалась сопротивляемость по меньшей мере к девяти антибиотикам.
«Неконтролируемое использование антибиотиков в сельском хозяйстве, пищевом и фармацевтическом производстве приводит к их значительному накоплению в окружающей среде. Часто их концентрации малы, чтобы уничтожить микроорганизмы, но достаточны, чтобы вызвать лекарственную устойчивость. В этой работе мы показали, что сопротивляемость при этом может возникать не по классическим путям с приобретением мутаций, а за счет активации генов резистома. В дальнейшем мы планируем провести транскриптомное исследование штаммов микобактерий в различных условиях для понимания полной картины ответных реакций на малые дозы антибиотиков», — рассказал об исследовании Алексей Ватлин, кандидат биологических наук, доцент РУДН.
Подписывайтесь на InScience.News в социальных сетях: ВКонтакте, Telegram, Одноклассники.